🦴 Kalzium (Calcium)– Heilsbringer oder missverstandener Mineralstoff?
Kalzium ist einer der wichtigsten Mineralstoffe im menschlichen Körper.
Calcium gilt seit Jahrzehnten als Inbegriff der Knochengesundheit. Kaum ein Mineralstoff ist so bekannt, kaum einer wird so selbstverständlich empfohlen – und kaum einer ist gleichzeitig so missverstanden. Milch gilt als unverzichtbar, Kalziumtabletten als Schutz vor Osteoporose, und ein „normaler Blutwert“ wird oft als Beweis für eine gute Versorgung interpretiert. Doch genau hier beginnt die Verwirrung.
Kalzium oder Calcium – gibt es einen Unterschied?
Natürlich gibt es keinen Unterschied. Es ist nur die deutsche und die englische Schreibweise. Beide sind gebräuchlich – in der Medizin wird meist Calcium verwendet, in normalen deutschen Veröffentlichungen aber oft Kalzium. Wenn ich hier im Text zwischen beiden Schreibweisen hin- und herspringe, dann mache ich das aus Gründen der Auffindbarkeit in den Suchergebnissen.
🦴 Was ist Kalzium eigentlich – und warum ist es so entscheidend?
Kalzium ist kein einfacher Nährstoff, den man zuführt und damit automatisch gesunde Knochen bekommt. Der menschliche Körper reguliert den Kalziumspiegel im Blut mit höchster Priorität – selbst dann, wenn dafür langfristig Knochensubstanz abgebaut werden muss. Ein unauffälliger Laborwert sagt deshalb wenig darüber aus, wie gut die tatsächliche Versorgung oder Einlagerung wirklich ist.
Gleichzeitig mehren sich Stimmen, die vor Kalzium warnen: Gefäßverkalkung, Nierensteine, Arteriosklerose. Für viele entsteht daraus ein neues Extrem – Kalzium wird plötzlich gemieden, obwohl es lebensnotwendig ist. Zwischen unkritischer Dauerzufuhr und kompletter Ablehnung fehlt häufig die differenzierte Betrachtung.
Kalzium wirkt nie isoliert. Seine Aufnahme, Verteilung und Nutzung hängen von Vitamin D, Vitamin K2, Magnesium, Hormonen, Darmgesundheit und Entzündungsprozessen ab. Wird dieses Zusammenspiel ignoriert, kann Kalzium seine Aufgabe nicht erfüllen – und landet unter Umständen dort, wo es Schaden anrichtet statt zu schützen.
Dieser Beitrag soll Ordnung in das Chaos bringen. Nicht mit pauschalen Empfehlungen, sondern mit einem ganzheitlichen Blick auf den Kalziumstoffwechsel, seine Regulation im Körper und die entscheidenden Faktoren, die darüber bestimmen, ob Kalzium zum stabilisierenden Baustoff oder zum stillen Risikofaktor wird.
Was Calcium im Körper wirklich macht
Wenn wir an Kalzium denken, denken wir fast automatisch an Knochen. Tatsächlich befinden sich etwa
99 Prozent des gesamten Kalziums im Körper in Knochen und Zähnen – gespeichert in Form von Hydroxylapatit, einem mineralischen Kristallkomplex, der dem Skelett Stabilität verleiht.
Doch das verbleibende eine Prozent ist das eigentlich Spannende.
Dieses kleine Prozent zirkuliert im Blut und befindet sich in den Zellen – hochreguliert, präzise gesteuert und absolut lebensnotwendig. Der Körper überwacht diesen Spiegel mit beeindruckender Genauigkeit. Schon minimale Abweichungen können gravierende Folgen haben.
Ohne Kalzium kein(e):
- Muskelkontraktionen
- Nervenreizleitung
- Herzschlag
- Blutgerinnung
- Hormonfreisetzung
Kalzium ist nämlich kein „statischer Baustoff“, sondern ein aktiver Botenstoff.
Es spielt eine zentrale Rolle bei der Muskelkontraktion. Ohne Kalzium könnten sich weder unsere Skelettmuskeln noch der Herzmuskel zusammenziehen. Jeder Herzschlag, jede Bewegung deiner Hand, selbst die feinen Muskelbewegungen im Darm hängen von Kalziumimpulsen ab.
Auch im Nervensystem übernimmt Kalzium eine Schlüsselrolle. An den Synapsen – den Kontaktstellen zwischen Nervenzellen – sorgt es dafür, dass Neurotransmitter ausgeschüttet werden. Ohne Kalzium gäbe es keine Reizweiterleitung, keine Koordination, keine klaren Signale zwischen Gehirn und Körper.
Darüber hinaus ist Kalzium an der Blutgerinnung beteiligt. Es aktiviert Gerinnungsfaktoren und ermöglicht damit, dass kleine Verletzungen nicht lebensbedrohlich werden. Gleichzeitig beeinflusst es die Freisetzung von Hormonen und wirkt als Cofaktor zahlreicher Enzyme.
Ohne Kalzium kein(e):
- Muskelkontraktionen
- Nervenreizleitung
- Herzschlag
- Blutgerinnung
- Hormonfreisetzung
Man könnte sagen: Kalzium wirkt überall im Hintergrund mit.
Und genau deshalb hält der Körper den Kalziumspiegel im Blut so konstant. Er darf nicht schwanken. Wenn über die Ernährung zu wenig aufgenommen wird oder die Resorption im Darm gestört ist, greift der Organismus auf seine Speicher zurück – die Knochen.
Hier liegt der entscheidende Punkt:
Der Körper schützt zuerst das Überleben – nicht die Knochendichte.
Über Jahre hinweg kann so Knochensubstanz abgebaut werden, ohne dass der Blutwert auffällig wird. Diese stille Dynamik macht deutlich, warum die Betrachtung von Kalzium weit über die reine Zufuhr hinausgehen muss.
Kalzium ist also nicht einfach ein Mineral, das man zuführt und „abhakt“. Es ist Teil eines fein abgestimmten Regulationssystems – und dieses System entscheidet darüber, ob Stabilität entsteht oder schleichender Abbau beginnt.
Wenn Kalzium im Blut fehlt, holt der Körper es sich aus den Knochen. Das geschieht oft still und unauffällig und über Jahre hinweg.
Der Körper reguliert Kalzium – um jeden Preis
Der Kalziumspiegel im Blut gehört zu den am strengsten vom Körper selbst kontrollierten Werten im menschlichen Körper. Schon geringe Schwankungen können Muskelkrämpfe, Herzrhythmusstörungen oder neurologische Symptome auslösen. Deshalb hat der Organismus ein ausgeklügeltes Sicherungssystem entwickelt – mit der Nebenschilddrüse als zentralem Steuerorgan.
Diese kleinen, meist vier linsengroßen Drüsen sitzen hinter der Schilddrüse und produzieren das Parathormon (PTH). Dieses Hormon reagiert sensibel auf minimale Veränderungen im Blutkalzium. Sinkt der Spiegel auch nur leicht ab, wird Parathormon ausgeschüttet – und sofort beginnt ein mehrstufiger Regulationsprozess.
Zunächst stimuliert PTH die Freisetzung von Kalzium aus den Knochen. Spezialisierte Zellen, die sogenannten Osteoklasten, bauen Knochengewebe ab und setzen gespeichertes Kalzium frei. Gleichzeitig wird in der Niere die Rückresorption von Kalzium erhöht – es wird also weniger über den Urin ausgeschieden. Zusätzlich aktiviert Parathormon die Umwandlung von Vitamin D in seine aktive Form (Calcitriol), wodurch im Darm mehr Kalzium aufgenommen werden kann.
Das System ist beeindruckend effizient.
Doch es hat eine Schattenseite: Wenn über längere Zeit zu wenig Kalzium aufgenommen oder verwertet wird, bleibt der Parathormonspiegel dauerhaft erhöht. Der Körper kompensiert – aber er tut es auf Kosten der Knochensubstanz.
Das bedeutet: Selbst bei einem normalen Kalzium-Blutwert kann im Hintergrund bereits ein chronischer Knochenabbau stattfinden.
Viele Menschen verlassen sich auf Laborwerte, ohne zu wissen, dass das Blutkalzium nur einen sehr kleinen Ausschnitt des gesamten Kalziumhaushalts widerspiegelt. Erst wenn das Regulationssystem erschöpft ist, zeigen sich deutliche Veränderungen – häufig in Form verminderter Knochendichte.
Hinzu kommt, dass auch andere Faktoren Einfluss nehmen:
Vitamin-D-Mangel erhöht indirekt die Parathormon-Ausschüttung. Chronischer Stress über Cortisol kann Knochenabbau fördern. Eine gestörte Darmfunktion beeinträchtigt die Resorption. Und auch ein Magnesiummangel kann die PTH-Regulation stören.
Kalzium ist also eingebettet in ein fein abgestimmtes hormonelles Netzwerk. Es geht nicht nur darum, wie viel zugeführt wird – sondern wie gut der Körper regulieren, aufnehmen und einbauen kann.
Das Verständnis dieser Zusammenhänge verändert den Blick auf Osteoporose grundlegend. Es wird deutlich, dass es sich weniger um ein reines „Kalziummangel-Problem“ handelt, sondern um ein Regulationsproblem.
Die Rolle des Parathormons – kurz erklärt
Der Kalziumspiegel im Blut wird vom Körper mit höchster Priorität stabil gehalten. Sinkt er ab, reagiert die Nebenschilddrüse mit der Ausschüttung von Parathormon (PTH). Dieses Hormon sorgt dafür, dass Kalzium aus den Knochen freigesetzt, in der Niere zurückgehalten und im Darm besser aufgenommen wird.
Das bedeutet: Der Körper schützt in erster Linie den Blutspiegel – nicht die Knochendichte.
Ist das Parathormon dauerhaft erhöht, kann dies ein Hinweis darauf sein, dass der Körper ständig regulieren muss. Häufige Ursachen sind Vitamin-D-Mangel, Resorptionsstörungen oder ein Ungleichgewicht im Mineralstoffhaushalt.
Eine ausführliche Erklärung zum Zusammenspiel von Vitamin D, Parathormon und Vitamin K2 findest du in meinem separaten Beitrag – denn genau hier liegt einer der entscheidenden Schlüssel zur echten Knochengesundheit.
Osteoporose – Kalziummangel oder Systemstörung?
Osteoporose wird häufig als logische Folge eines Kalziummangels dargestellt. Die Schlussfolgerung scheint einfach: Wenn die Knochen porös werden, fehlt es an Kalzium – also muss mehr davon zugeführt werden. Doch so geradlinig funktioniert der Körper nicht.
Unsere Knochen sind kein starres Gebilde. Sie befinden sich in einem ständigen Umbauprozess. Alte Substanz wird abgebaut, neue wird aufgebaut. Dieses sogenannte Remodeling ist ein fein abgestimmtes Gleichgewicht zwischen knochenabbauenden Zellen (Osteoklasten) und knochenaufbauenden Zellen (Osteoblasten).
Osteoporose entsteht dann, wenn dieses Gleichgewicht kippt.
Dabei spielt Kalzium zwar wichtige eine Rolle – aber nicht als alleiniger Hauptakteur. Entscheidend ist, ob Kalzium überhaupt korrekt eingebaut werden kann. Und genau hier kommen mehrere Faktoren ins Spiel:
👉Vitamin D beeinflusst die Aufnahme im Darm.
👉Vitamin K2 aktiviert Proteine, die Kalzium gezielt in die Knochen lenken.
👉Magnesium ist notwendig für die Aktivierung von Vitamin D und zahlreiche enzymatische Prozesse.
👉Hormone – insbesondere Östrogen – regulieren den Knochenstoffwechsel maßgeblich.
👉Chronische Entzündungen und Stress fördern knochenabbauende Prozesse.
👉Bewegungsmangel reduziert den mechanischen Reiz, der Knochen zum Aufbau anregt.
Wird dieses komplexe System gestört, kann selbst eine scheinbar ausreichende Kalziumzufuhr nicht verhindern, dass die Knochendichte sinkt.
Das erklärt auch, warum reine Kalzium-Supplementierung in vielen Fällen keine nachhaltige Verbesserung der Knochendichte bewirkt. Ohne funktionierendes Regulationssystem fehlt dem Mineralstoff gewissermaßen die „Einweisung“.
Osteoporose ist deshalb weniger ein isolierter Nährstoffmangel – sondern häufig Ausdruck eines langfristigen Ungleichgewichts im Stoffwechsel.
Diese Sichtweise verändert den therapeutischen Ansatz grundlegend. Statt nur die Zufuhr zu erhöhen, wird die entscheidende Frage:
Was verhindert, dass Kalzium dort ankommt, wo es gebraucht wird?
Genau an diesem Punkt wird der Blick auf das Zusammenspiel der Nährstoffe, Hormone und Lebensstilfaktoren entscheidend.
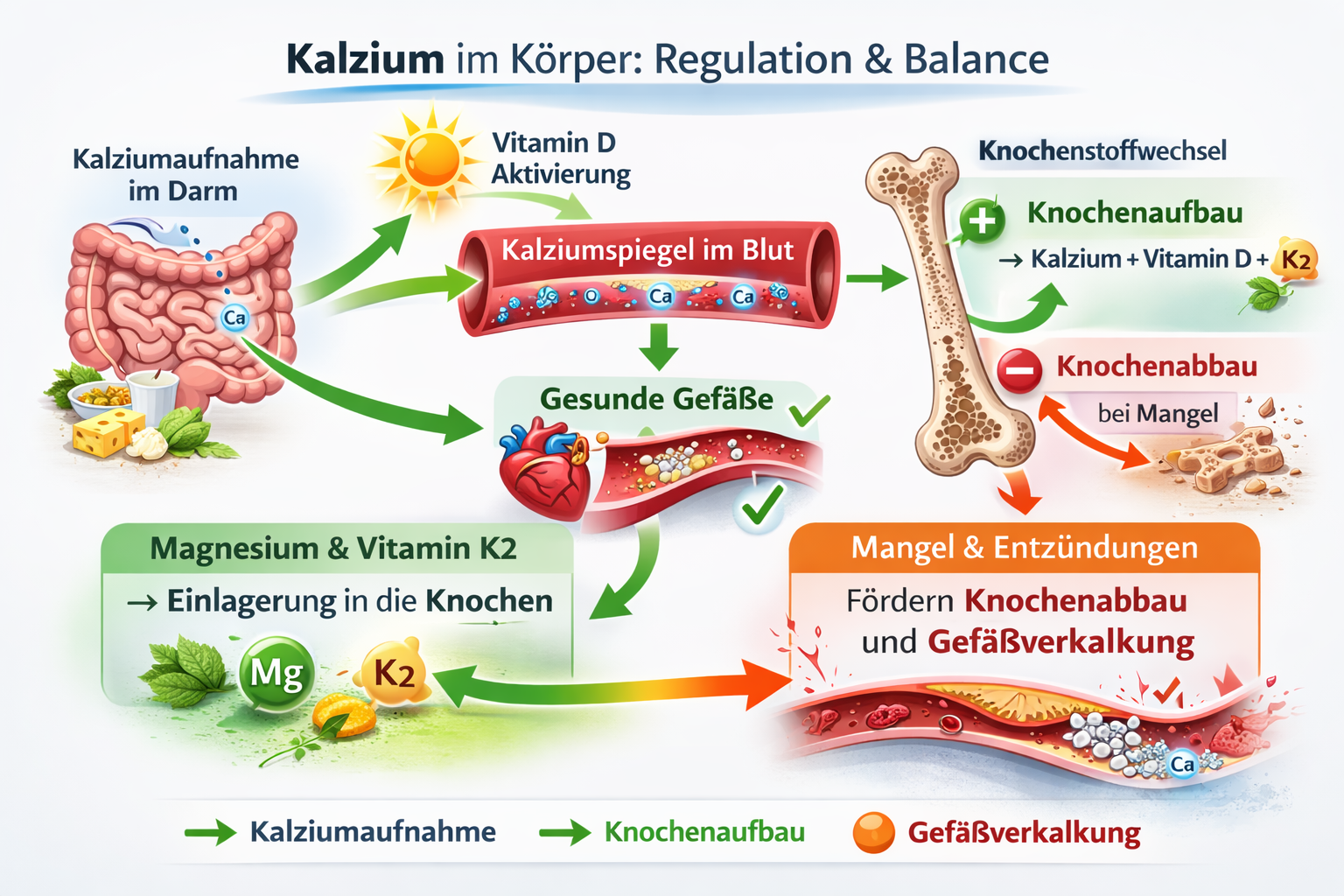
Vitamin D, K2 und Magnesium – das unterschätzte Team
Wir haben also festgestellt: Kalzium allein ist kein Garant für stabile Knochen. Entscheidend ist nicht nur, wie viel im Körper vorhanden ist – sondern ob es aufgenommen, aktiviert und korrekt eingebaut werden kann.
Und genau hier beginnt das Teamwork.
Vitamin D sorgt zunächst dafür, dass Kalzium aus der Nahrung überhaupt in ausreichender Menge über den Darm aufgenommen wird. Ohne ausreichend aktives Vitamin D bleibt ein Teil des zugeführten Kalziums ungenutzt. Der Körper reagiert darauf mit erhöhter Parathormon-Ausschüttung – ein stiller Mechanismus, der langfristig Knochensubstanz kosten kann.
Doch selbst wenn die Aufnahme funktioniert, ist das Ziel noch nicht erreicht.
Hier kommt Vitamin K2 ins Spiel. K2 aktiviert bestimmte Proteine – vor allem Osteocalcin – die Kalzium in die Knochenmatrix einbauen. Gleichzeitig aktiviert es Matrix-GLA-Protein, das Kalziumablagerungen in Gefäßen entgegenwirkt. Vereinfacht gesagt: K2 hilft dabei, Kalzium an den richtigen Ort zu bringen – und es von sensiblen Strukturen fernzuhalten.
Ohne ausreichend K2 kann Kalzium zwar im Körper zirkulieren, wird aber nicht optimal eingebunden.
Magnesium wiederum ist der oft übersehene Faktor. Es ist an der Aktivierung von Vitamin D beteiligt und wirkt als natürlicher Gegenspieler von Kalzium in Muskel- und Gefäßzellen. Während Kalzium kontrahierend wirkt, sorgt Magnesium für Entspannung. Ein Ungleichgewicht kann sich daher nicht nur auf die Knochen, sondern auch auf Gefäße und Muskulatur auswirken.
Was bedeutet das in der Praxis?
Eine isolierte, hochdosierte Kalziumzufuhr ohne Beachtung dieses Zusammenspiels greift zu kurz. Der Körper benötigt ein fein abgestimmtes Verhältnis – kein einzelnes „Wundermineral“.
Besonders interessant ist, dass viele Menschen zwar Kalzium supplementieren, aber gleichzeitig suboptimale Vitamin-D-Spiegel oder Magnesiummängel aufweisen. In solchen Fällen wird Kalzium nicht zum Stabilitätsfaktor, sondern erhöht lediglich den Regulationsdruck im System.
Das Ziel sollte deshalb nicht lauten: „Wie viel Kalzium nehme ich ein?“
Sondern: „Ist mein gesamter Mineral- und Vitaminhaushalt im Gleichgewicht?“
Erst wenn dieses Fundament stabil ist, kann Kalzium seine eigentliche Aufgabe erfüllen – nämlich Knochen zu stärken, ohne Nebenwirkungen zu provozieren.
Kalzium und Gefäßverkalkung – Mythos oder reales Risiko?
Kaum ein Thema sorgt im Zusammenhang mit Kalzium für so viel Verunsicherung wie die Angst vor Gefäßverkalkung. Immer wieder taucht die Aussage auf, Kalziumtabletten würden Arterien „verstopfen“ und das Risiko für Herz-Kreislauf-Erkrankungen erhöhen. Doch was steckt tatsächlich dahinter?
Zunächst ist wichtig zu unterscheiden:
Arteriosklerose ist kein reines Kalziumproblem. Sie beginnt in der Regel mit Entzündungsprozessen in der Gefäßwand. Oxidativer Stress, hohe Blutzuckerspiegel, Insulinresistenz, Rauchen oder chronische Entzündungen schädigen das Endothel. Erst in späteren Stadien lagert sich Kalzium in bereits bestehende Plaques ein.
Kalzium ist also meist nicht der Auslöser – sondern Teil eines fortgeschrittenen Prozesses.
Allerdings zeigen einige Studien Hinweise darauf, dass hochdosierte, isolierte Kalziumsupplemente bei bestimmten Personengruppen mit einem erhöhten kardiovaskulären Risiko assoziiert sein könnten. Besonders dann, wenn:
- Vitamin K2 fehlt
- Magnesium unzureichend vorhanden ist
- bereits Gefäßschäden bestehen
- sehr hohe Einzeldosen eingenommen werden
Hier wird ein entscheidender Punkt deutlich: Nicht das Kalzium an sich ist problematisch – sondern das fehlende Regulationsgleichgewicht.
Vitamin K2 aktiviert das Matrix-GLA-Protein, das Kalziumablagerungen in Gefäßen hemmt. Magnesium wirkt gefäßentspannend und stabilisiert den Mineralstoffhaushalt. Ein chronisch entzündetes Milieu hingegen begünstigt Fehlablagerungen.
Das bedeutet: Wer ausschließlich auf Kalzium setzt, ohne den Gesamtstoffwechsel zu berücksichtigen, greift zu kurz.
Gleichzeitig ist es wichtig, nicht ins andere Extrem zu verfallen. Ein vollständiger Verzicht auf Kalzium aus Angst vor Gefäßverkalkung ist ebenfalls keine Lösung – denn ein langfristiger Mangel kann die Knochen schwächen und die Parathormon-Regulation dauerhaft belasten.
Die entscheidende Frage lautet daher nicht:
„Ist Kalzium gefährlich?“
Sondern:
„In welchem Stoffwechselmilieu befindet sich mein Körper – und wie gut funktioniert die Regulation?“
Gefäßgesundheit entsteht durch ein Zusammenspiel aus Nährstoffen, Entzündungsstatus, Blutzuckerregulation, Bewegung und hormonellem Gleichgewicht. Kalzium ist nur ein Baustein in diesem komplexen Gefüge.
Das Gefäßmilieu – warum Entzündungen entscheidend sind
Gefäße sind keine starren Röhren. Sie sind lebendiges Gewebe, ausgekleidet von einer hochsensiblen Zellschicht – dem Endothel. Dieses Endothel reguliert Gefäßweite, Blutfluss, Gerinnung und Entzündungsprozesse. Solange es intakt ist, bleibt auch das Gefäß elastisch und stabil.
Problematisch wird es, wenn dieses Milieu chronisch belastet ist.
Stille Entzündungen, oxidativer Stress, dauerhaft erhöhte Blutzuckerwerte, Insulinresistenz oder Nikotinkonsum können die Gefäßinnenwand schädigen. Das Endothel verliert seine Schutzfunktion. Es entstehen mikroskopisch kleine Verletzungen, an denen sich Fette, Immunzellen und entzündliche Botenstoffe anlagern.
Erst in einem solchen vorgeschädigten Milieu beginnt Kalzium sich in Plaques einzubauen.
Kalzium ist in diesem Kontext nicht der „Täter“, sondern eher ein Marker für einen bereits fortgeschrittenen Reparatur- oder Vernarbungsprozess. Der Körper versucht gewissermaßen, instabile Strukturen zu stabilisieren – ähnlich wie bei einer Narbe.
Das erklärt auch, warum Menschen mit metabolischem Syndrom, chronischer Entzündung oder schlechter Blutzuckerregulation häufiger Gefäßverkalkungen entwickeln – unabhängig von ihrer Kalziumzufuhr.
Hier wird deutlich, wie wichtig der Gesamtstoffwechsel ist:
- stabile Blutzuckerwerte
- ausreichende antioxidative Versorgung
- Omega-3-Fettsäuren
- Magnesium
- Vitamin K2
- regelmäßige Bewegung
Gefäßgesundheit entsteht in einem antientzündlichen, gut regulierten Milieu.
Deshalb greift die Frage „Ist Kalzium gefährlich?“ zu kurz. Entscheidend ist:
In welchem Zustand befinden sich meine Gefäße – und unterstütze ich meinen Körper dabei, ein entzündungsarmes Gleichgewicht zu halten?
Dieser Perspektivwechsel nimmt die Angst – und lenkt den Fokus zurück auf Selbstverantwortung und ganzheitliche Regulation.
Kalziumquellen – Ernährung, Bioverfügbarkeit und Supplemente sinnvoll einordnen
Wenn es um Kalzium geht, denken die meisten sofort an Milchprodukte. Und tatsächlich enthalten Milch, Joghurt oder Käse relevante Mengen dieses Mineralstoffs. Doch die Frage ist nicht nur, wie viel Kalzium ein Lebensmittel enthält – sondern wie gut es vom Körper aufgenommen und verwertet werden kann.
Milchprodukte – klassische Calcium – Quelle mit Kontext
Milchprodukte liefern gut verfügbares Kalzium. Gleichzeitig hängt die tatsächliche Resorption stark von individuellen Faktoren ab: Magensäureproduktion, Darmgesundheit, Vitamin-D-Status und das gesamte Mineralstoffgleichgewicht spielen eine Rolle.
Nicht jeder verträgt größere Mengen Milchprodukte gut. Laktoseintoleranz, Milcheiweißsensitivität oder entzündliche Prozesse im Darm können die Aufnahme beeinträchtigen. Hier zeigt sich: Eine pauschale Empfehlung greift zu kurz.
Pflanzliche Kalziumquellen – oft unterschätzt
Sesam, Mandeln, Grünkohl, Brokkoli oder auch Mohn enthalten beachtliche Mengen Kalzium. Besonders interessant ist Sesam – vor allem in Form von Tahin. Allerdings können bestimmte Pflanzenstoffe wie Oxalate (z. B. in Spinat) oder Phytate die Bioverfügbarkeit reduzieren.
Auch hier gilt: Die Gesamtqualität der Ernährung und die Darmfunktion entscheiden mit.
Mineralwasser – Kalziumquelle oder Transportmedium?
Kalziumreiches Mineralwasser wird häufig als unkomplizierte Möglichkeit genannt, die tägliche Kalziumzufuhr zu erhöhen. Tatsächlich enthalten einige Mineralwässer beachtliche Mengen dieses Mineralstoffs.
Gleichzeitig gibt es auch eine andere Betrachtungsweise: Wasser übernimmt im Körper vor allem die Aufgabe eines Lösungs- und Transportmittels. Es unterstützt Stoffwechselprozesse, den Nährstofftransport sowie die Ausscheidung von Stoffwechselprodukten. Aus dieser Perspektive bevorzugen viele Fachleute eher mineralarmes Wasser, das diese Funktionen möglichst unbelastet erfüllen kann. Dieser Meinung bin ich auch.
Mineralstoffe werden dabei bevorzugt über Lebensmittel aufgenommen – eingebettet in natürliche Nährstoffverbünde, die Aufnahme und Regulation im Körper unterstützen können.
Letztlich zeigt sich auch hier ein bekanntes Prinzip: Entscheidend ist weniger ein einzelner Bestandteil, sondern das Zusammenspiel aus Ernährung, Stoffwechsel und individueller Situation.
Kalziumreiche Lebensmittel im Überblick
| Lebensmittel | Kalziumgehalt (ca. mg pro 100 g) | Praktische Portion | Kalzium pro Portion |
|---|---|---|---|
| Hartkäse (z. B. Emmentaler, Parmesan) | 1000–1200 mg | 30 g | ca. 300–360 mg |
| Sesam (ungeschält) | ca. 780 mg | 1 EL (15 g) | ca. 115 mg |
| Mohn | ca. 1400 mg | 1 EL (10 g) | ca. 140 mg |
| Mandeln | ca. 250 mg | Handvoll (30 g) | ca. 75 mg |
| Grünkohl | ca. 210 mg | 150 g | ca. 315 mg |
| Brokkoli | ca. 90–100 mg | 200 g | ca. 180–200 mg |
| Naturjoghurt | ca. 120 mg | 200 g | ca. 240 mg |
| Quark | ca. 90 mg | 250 g | ca. 225 mg |
| Milch | ca. 120 mg | 250 ml | ca. 300 mg |
| Sardinen (mit Gräten) | ca. 380 mg | 100 g | ca. 380 mg |
| Tofu (mit Calcium geronnen) | 300–350 mg | 150 g | ca. 450–500 mg |
| Haselnüsse | ca. 115 mg | 30 g | ca. 35 mg |
Entscheidend ist nicht nur der Kalziumgehalt eines Lebensmittels, sondern auch seine Bioverfügbarkeit. Faktoren wie Vitamin-D-Status, Darmgesundheit, Magensäureproduktion und das gesamte Mineralstoffgleichgewicht beeinflussen, wie viel Kalzium tatsächlich im Körper ankommt.
⚠️ Kalzium-Falle: Diese Lebensmittel gelten oft als gute Quellen – sind es aber kaum
Nicht alles, was als „gesund“ gilt oder häufig im Zusammenhang mit Knochen erwähnt wird, liefert automatisch relevante Mengen an Kalzium. Entscheidend ist immer der tatsächliche Gehalt – und die verzehrte Menge.
| Lebensmittel | Kalzium (ca. mg pro 100 g) | Warum es oft überschätzt wird |
|---|---|---|
| Spinat | ca. 100 mg | Enthält viel Oxalsäure → Aufnahme stark reduziert |
| Haferflocken | ca. 50 mg | Gesund, aber kein bedeutender Kalziumlieferant |
| Eier | ca. 50 mg | Gute Nährstoffe, aber wenig Kalzium |
| Fleisch | 5–15 mg | Liefert Protein, kaum Kalzium |
| Obst allgemein | 5–40 mg | Wichtig für Stoffwechsel, nicht für Kalziumversorgung |
| Kartoffeln | ca. 10 mg | Häufige Beilage, trägt kaum zur Versorgung bei |
Warum das wichtig ist
Viele Menschen ernähren sich grundsätzlich gesund, erreichen aber dennoch keine ausreichende Kalziumzufuhr, weil typische Hauptbestandteile der Ernährung nur geringe Mengen liefern.
Gleichzeitig reichen oft schon kleine Ergänzungen aus, um die Versorgung deutlich zu verbessern — etwa:
- Sesam oder Tahin
- grünes Gemüse wie Grünkohl oder Brokkoli
- Käse oder fermentierte Milchprodukte
- calciumreich hergestellter Tofu
Oft entscheidet also nicht „mehr essen“, sondern anders kombinieren.
Wie viel Kalzium braucht der Körper wirklich?
Die offiziellen Zufuhrempfehlungen liegen meist zwischen 800 und 1000 mg pro Tag – abhängig von Alter und Lebensphase. Doch wichtiger als eine starre Zahl ist die individuelle Situation:
- Wie hoch ist der Vitamin-D-Spiegel?
- Besteht ein erhöhter Bedarf (z. B. in der Postmenopause)?
- Wie ist die Darmgesundheit?
- Gibt es Hinweise auf chronisch erhöhtes Parathormon?
Supplemente – wann sinnvoll?
Kalzium-Supplemente können in bestimmten Situationen hilfreich sein, etwa bei nachgewiesener Unterversorgung oder erhöhtem Bedarf. Entscheidend ist jedoch die Form und Dosierung.
Kalziumcitrat wird meist besser aufgenommen als Kalziumcarbonat, insbesondere bei verminderter Magensäureproduktion. Große Einzeldosen sind ungünstig – sinnvoller ist eine moderate Verteilung über den Tag.
Und ganz entscheidend:
Kalzium sollte niemals isoliert betrachtet werden. Eine ausreichende Versorgung mit Vitamin D, K2 und Magnesium ist Voraussetzung für eine sinnvolle Ergänzung.
Blindes Hochdosieren aus Angst vor Osteoporose ist keine nachhaltige Strategie.
Warum Kalziumcitrat bei Magensäuremangel oft die bessere Wahl ist
Die Aufnahme von Mineralstoffen beginnt bereits im Magen. Damit Kalzium aus Verbindungen gelöst und im Darm aufgenommen werden kann, benötigt der Körper normalerweise ausreichend Magensäure.
Genau hier unterscheiden sich die Kalziumverbindungen deutlich.
Kalziumcarbonat – abhängig von Magensäure
Kalziumcarbonat ist chemisch stark an Säure gebunden. Damit daraus frei verfügbares Kalzium entsteht, muss es zunächst durch Magensäure aufgespalten werden.
Bei guter Magensäureproduktion funktioniert das problemlos. Sinkt die Säurebildung jedoch – was besonders häufig vorkommt bei:
- zunehmendem Alter
- Stress
- Einnahme von Protonenpumpenhemmern
- chronischen Verdauungsproblemen
kann die Auflösung deutlich schlechter erfolgen.
Ein Teil des Kalziums bleibt dann unverwertet im Darm.
Typische Folgen können sein:
- geringere Aufnahme trotz Supplementierung
- Völlegefühl oder Blähungen
- Verstopfung bei höheren Mengen
Kalziumcitrat – weitgehend unabhängig von Magensäure
Kalziumcitrat ist deutlich besser wasserlöslich. Es benötigt keine starke Magensäure, um verfügbar zu werden.
Das bedeutet:
- bessere Resorption auch bei reduzierter Magensäure
- oft bessere Verträglichkeit
- gleichmäßigere Aufnahme im Darm
Gerade bei Menschen mit stillem Magensäuremangel – der erstaunlich häufig ist – kann das ein entscheidender Unterschied sein.
Ein interessanter Nebeneffekt
Kalziumcarbonat wirkt im Magen zusätzlich säureneutralisierend. Bei ohnehin niedriger Magensäure kann das die Verdauung weiter beeinträchtigen.
Kalziumcitrat hat diesen Effekt kaum.
Für Menschen mit Verdauungsproblemen oder Reflux durch Magensäuremangel kann Kalziumcitrat daher die physiologisch sinnvollere Variante sein.
Kalzium in besonderen Lebensphasen – Bedarf ist nicht gleich Bedarf
Der Kalziumstoffwechsel ist kein statisches System. Je nach Lebensphase verändern sich hormonelle Rahmenbedingungen, Wachstumsprozesse und Regulationsmechanismen. Deshalb ist es wenig sinnvoll, für alle Menschen dieselben Empfehlungen auszusprechen.
Kinder und Jugendliche – Aufbauphase mit System
Im Wachstum wird Knochenmasse aufgebaut. Doch auch hier gilt: Nicht allein die Kalziumzufuhr entscheidet über stabile Knochen.
Bewegung spielt eine zentrale Rolle. Mechanische Belastung stimuliert den Knochenaufbau wesentlich stärker als eine hohe Mineralstoffzufuhr. Gleichzeitig sind Vitamin D, ausreichend Magnesium und eine insgesamt nährstoffreiche Ernährung entscheidend.
Ein Kind, das sich wenig bewegt, überwiegend industriell ernährt wird und niedrige Vitamin-D-Spiegel hat, profitiert nicht automatisch von zusätzlichem Kalzium.
Schwangerschaft und Stillzeit – Priorität für das Kind
Während der Schwangerschaft passt sich der Körper bemerkenswert gut an. Die Kalziumaufnahme im Darm steigt physiologisch an, sofern ausreichend Vitamin D vorhanden ist. Der Organismus priorisiert die Versorgung des Kindes – notfalls auf Kosten der mütterlichen Speicher.
Deshalb ist in dieser Phase weniger die Hochdosierung einzelner Mineralstoffe entscheidend, sondern eine insgesamt gute Versorgungslage und funktionierende Regulation.
Wechseljahre – hormoneller Wendepunkt
Mit sinkendem Östrogenspiegel verändert sich der Knochenstoffwechsel deutlich. Östrogen wirkt knochenschützend – fällt dieser Einfluss weg, überwiegt der Knochenabbau leichter.
Hier greifen viele reflexartig zu Kalziumpräparaten. Doch ohne gleichzeitige Betrachtung von Vitamin D, K2, Magnesium, Bewegung und Entzündungsstatus bleibt der Effekt begrenzt.
Gerade in dieser Phase lohnt sich eine ganzheitliche Analyse statt isolierter Supplementierung.
Senioren – Resorption und Regulation im Blick behalten
Im höheren Alter nimmt häufig die Magensäureproduktion ab, die Vitamin-D-Synthese über die Haut reduziert sich und Bewegungsmangel ist verbreiteter. Gleichzeitig steigt das Frakturrisiko.
Hier kann eine gezielte Ergänzung sinnvoll sein – allerdings angepasst an die individuelle Situation. Kleine, gut verteilte Dosen und die Kombination mit den relevanten Cofaktoren sind entscheidend.
Was in allen Lebensphasen gleich bleibt:
Kalzium ist wichtig – aber es wirkt niemals allein.
Die entscheidende Frage lautet immer:
Ist das Regulationssystem stabil genug, um Kalzium sinnvoll einzubauen?
Funktionelle Orientierungsbereiche für die tägliche Kalziumzufuhr
(unter Berücksichtigung von Regulation, Vitamin-D-Status und individueller Stoffwechsellage)
| Lebensphase | Gute Versorgung & stabile Regulation | Erhöhter Bedarf bei suboptimaler Stoffwechsellage* |
|---|---|---|
| Kinder (Wachstum) | 800–1100 mg | 1000–1300 mg |
| Jugendliche (Peak Bone Mass) | 1000–1200 mg | 1200–1400 mg |
| Erwachsene | 800–1000 mg | 1000–1200 mg |
| Schwangerschaft | 1000–1200 mg | 1200–1400 mg |
| Stillzeit | 1000–1200 mg | 1200–1500 mg |
| Wechseljahre | 1000–1200 mg | 1200–1500 mg |
| Senioren | 1000–1200 mg | 1200–1500 mg |
*Suboptimale Stoffwechsellage kann bedeuten: niedriger Vitamin-D-Spiegel, Magnesiummangel, chronische Entzündungen, eingeschränkte Darmfunktion, geringe Proteinaufnahme oder Bewegungsmangel.
Diese Werte verstehen sich nicht als isolierte Einnahmeempfehlung für Supplemente, sondern als Gesamtzufuhr aus Ernährung und gegebenenfalls Ergänzung.
Entscheidend bleibt:
- Vitamin D im optimalen Bereich
- ausreichende Magnesiumzufuhr
- Vitamin K2 zur gezielten Einlagerung
- ausreichende Proteinversorgung
- mechanische Belastung der Knochen
Ohne diese Faktoren kann selbst eine höhere Kalziumzufuhr ihr Potenzial nicht entfalten.
Fazit: Kalzium ist kein Einzelspieler
Kalzium gehört zu den wichtigsten Mineralstoffen unseres Körpers. Ohne ihn wären stabile Knochen, ein funktionierendes Nervensystem oder ein regelmäßiger Herzschlag nicht möglich. Gleichzeitig zeigt kaum ein anderer Nährstoff so deutlich, dass Gesundheit nicht durch einzelne Stoffe entsteht.
Der Körper reguliert den Kalziumhaushalt mit großer Präzision. Aufnahme, Verteilung und Einlagerung hängen von zahlreichen Faktoren ab – vom Vitamin-D-Status über Magnesium und Vitamin K2 bis hin zu Hormonen, Darmgesundheit, Bewegung und dem entzündlichen Milieu im Körper.
Deshalb greift die Vorstellung zu kurz, Knochengesundheit ließe sich allein durch eine erhöhte Kalziumzufuhr sichern. Ebenso wenig ist Kalzium grundsätzlich ein Risiko für Gefäße oder Stoffwechselprozesse. Entscheidend ist immer das Gleichgewicht im System.
Gesunde Knochen entstehen nicht durch möglichst viel Kalzium, sondern durch funktionierende Regulation.
Wer den Kalziumstoffwechsel verstehen möchte, sollte daher nicht nur fragen, wie viel aufgenommen wird, sondern ob die Voraussetzungen stimmen, damit der Körper dieses Mineral sinnvoll nutzen kann. Erst im Zusammenspiel mit Bewegung, einer nährstoffreichen Ernährung und einem stabilen Stoffwechsel kann Kalzium seine eigentliche Aufgabe erfüllen: Stabilität zu geben — ohne an anderer Stelle Probleme zu verursachen.
Studien und weiterführende Quellen
Die folgenden Studien und Übersichtsarbeiten bieten einen vertiefenden Einblick in den Kalziumstoffwechsel und zeigen, wie komplex das Zusammenspiel verschiedener Faktoren tatsächlich ist.
Kalziumaufnahme und Knochenstoffwechsel
National Institutes of Health (NIH) – Calcium Fact Sheet for Health Professionals
Sehr gute wissenschaftliche Übersicht über Aufnahme, Bedarf und Stoffwechsel von Kalzium.
https://ods.od.nih.gov/factsheets/Calcium-HealthProfessional
Weaver CM et al. (2016) – Calcium plus Vitamin D supplementation and fracture risk
Analyse zur Bedeutung von Kalzium und Vitamin D im Zusammenhang mit Knochenbrüchen.
https://pubmed.ncbi.nlm.nih.gov/27067144
Kalzium-Supplemente und Herz-Kreislauf-Risiko
Bolland MJ et al. (2010) – Calcium supplements and cardiovascular risk
Diskussion über mögliche Zusammenhänge zwischen isolierter Kalziumsupplementierung und Herz-Kreislauf-Ereignissen.
https://www.bmj.com/content/341/bmj.c3691
Vitamin K2 und Gefäßgesundheit
Knapen MHJ et al. (2015) – Vitamin K2 supplementation improves arterial stiffness
Studie zur Rolle von Vitamin K2 im Zusammenhang mit Gefäßelastizität.
https://pubmed.ncbi.nlm.nih.gov/25694037
Schurgers LJ et al. – Matrix Gla Protein and vascular calcification
Grundlagenarbeit zur Bedeutung von Vitamin K-abhängigen Proteinen bei Gefäßverkalkung.
https://pubmed.ncbi.nlm.nih.gov/15172519
Vitamin D und Kalziumregulation
Holick MF – Vitamin D deficiency (New England Journal of Medicine)
Klassische Übersichtsarbeit zur Rolle von Vitamin D im Kalziumstoffwechsel.
https://www.nejm.org/doi/full/10.1056/NEJMra070553
Säure-Basen-Haushalt und Knochenstoffwechsel
Fenton TR et al. (2009) – Acid–base balance and bone health
Meta-Analyse zur Diskussion des Zusammenhangs zwischen Säurelast und Knochenstoffwechsel.
https://pubmed.ncbi.nlm.nih.gov/19571141
Wichtiger Hinweis:
Die hier bereitgestellten Informationen dienen der persönlichen Weiterentwicklung und dem Verständnis ganzheitlicher Zusammenhänge. Sie ersetzen keine individuelle medizinische Beratung. Jede Umsetzung der empfohlenen Maßnahmen geschieht in eigener Verantwortung. Bei gesundheitlichen Beschwerden oder Unsicherheiten wende dich bitte an eine qualifizierte Fachperson.
💚 Gesund bleiben – ganz natürlich!
Möchtest du regelmäßig Impulse für mehr Wohlbefinden, Energie und Gesundheit erhalten?
Dann trag dich in meinen Newsletter ein – ich teile darin mein Wissen über Mikronährstoffe, Ernährung und natürliche Wege zur Balance. 🌞
Kein Spam, kein Verkauf – nur ehrliche Gesundheitsimpulse, die dich stärken.

