Cholesterin – Mythos – Wie aus einer Hypothese ein Milliardenmarkt wurde
Überarbeitet am
Cholesterin gilt bis heute als einer der größten „Risikofaktoren“ unserer Zeit. Kaum ein Laborwert wird so schnell mit Angst verknüpft. Kaum ein Wert führt so häufig direkt zu einer Medikationsempfehlung.
Doch je tiefer man sich mit der Datenlage beschäftigt, desto deutlicher wird: Die Geschichte vom „bösen Cholesterin“ ist weniger eindeutig, als es jahrzehntelang vermittelt wurde.
Und wenn eine Hypothese erst einmal in Leitlinien, Medien und medizinischen Routinen verankert ist, wird sie selten grundlegend hinterfragt – selbst dann nicht, wenn neue Erkenntnisse differenziertere Erklärungen liefern. Zu leicht lässt sich damit Gewinn erzielen.
Die Geburtsstunde eines Mythos
Die moderne Cholesterin-Angst nahm ihren Ausgangspunkt maßgeblich mit der „Seven Countries Study“ unter Leitung von Ancel Keys.
Die Studie zeigte eine statistische Beziehung zwischen dem Konsum gesättigter Fette und der Häufigkeit von Herz-Kreislauf-Erkrankungen in ausgewählten Ländern. Diese Beobachtung wurde zunehmend so interpretiert, als sei Fett – und damit indirekt Cholesterin – der kausale Auslöser von Herzinfarkten.
Doch hier liegt der entscheidende Punkt:
Es handelte sich um eine Beobachtungsstudie. Sie konnte Zusammenhänge zeigen – aber keine Ursachen beweisen.
Kritiker wiesen bereits früh auf methodische Schwächen hin. Die Auswahl der Länder war nicht vollständig repräsentativ. Wichtige Einflussfaktoren wie Zuckerzufuhr, Verarbeitungsgrad der Nahrung, Raucherquote, sozioökonomische Bedingungen oder körperliche Aktivität wurden nicht in der Tiefe berücksichtigt, die für eine eindeutige Schlussfolgerung notwendig gewesen wäre.
Aus einer Korrelation wurde schrittweise eine Gewissheit.
Aus einer Hypothese wurde ein Dogma.
Und dieses Dogma prägte fortan Ernährungsrichtlinien weltweit: Fett wurde reduziert, Cholesterin zum Feind erklärt – während andere metabolische Risikofaktoren deutlich weniger Aufmerksamkeit erhielten.
Die eigentliche Tragweite liegt nicht in einer einzelnen Studie.
Sie liegt darin, wie aus vorläufigen Daten eine jahrzehntelange Leitlinie wurde – mit enormen gesundheitlichen und wirtschaftlichen Konsequenzen.
Von der Hypothese zur Medikation – die Rolle der Cholesterin – Grenzwerte
Als sich die Fett-Cholesterin-Hypothese in Leitlinien verfestigte, bekam sie eine neue Dimension: Sie wurde messbar gemacht. Und was messbar ist, lässt sich normieren.
In den 1980er-Jahren galt in vielen Ländern ein Gesamtcholesterinwert bis etwa 280 mg/dl als akzeptabel. Ein erhöhter Wert war kein Automatismus für eine Therapie, sondern wurde im Kontext betrachtet.
Doch mit den Jahren verschoben sich die Referenzbereiche schrittweise nach unten.
240 mg/dl galten plötzlich als grenzwertig.
200 mg/dl wurden als „optimal“ definiert.
Für Risikopatienten sogar noch niedrigere Zielwerte.
Das Resultat war mathematisch vorhersehbar:
Je niedriger der Grenzwert, desto größer die Zahl der Menschen, die als behandlungsbedürftig gelten.
👉 Das Ergebnis:
- Vor der Absenkung waren etwa 10–15 % der Erwachsenen „zu hoch“ im Cholesterin.
- Nach der Grenzsenkung galten plötzlich über 50 % der Erwachsenen als „krank“ und „behandlungsbedürftig“.
So wurde aus einem großen Teil der gesunden Bevölkerung eine Zielgruppe für Medikamente. Statine wurden dadurch zu einem der größten Blockbuster der Pharmaindustrie – mit Umsätzen von über 20 Milliarden Dollar pro Jahr.
Doch Statine haben Nebenwirkungen: Muskelschmerzen, Nervenprobleme, Leberschäden und ein Mangel an Coenzym Q10, einem wichtigen Energielieferanten für Herz und Muskeln.
(Lies dazu meinen Artikel Medikamente als Nährstoffräuber und Statine – wenn Cholesterinsenker das Herz schädigen)
Ein administrativer Beschluss genügte – und Millionen zuvor Gesunder befanden sich offiziell im Risikobereich – und waren „Patienten“.
Hier beginnt eine strukturelle Dynamik, die selten offen diskutiert wird:
Wenn ein Risikofaktor zur zentralen Gesundheitskennzahl erklärt wird, entsteht automatisch ein riesiger Markt für dessen Regulierung.
Statine – Eingriff in einen zentralen Stoffwechselweg
Mit der Einführung der Statine in den 1980er-Jahren stand erstmals ein Medikament zur Verfügung, das gezielt in die körpereigene Cholesterinproduktion eingreift.
Statine hemmen die HMG-CoA-Reduktase – ein Schlüsselenzym im sogenannten Mevalonat-Weg. Dieser Weg ist jedoch nicht ausschließlich für Cholesterin zuständig. Über ihn entstehen auch weitere essenzielle Substanzen, darunter Coenzym Q10, das für die mitochondriale Energieproduktion unverzichtbar ist.
Das erklärt, warum unter Statintherapie sehr oft Muskelbeschwerden, reduzierte Belastbarkeit oder Energiemangel auftreten können. Der Eingriff betrifft nicht nur einen Laborwert, sondern einen grundlegenden biochemischen Prozess.
Statine haben in bestimmten Hochrisikosituationen nachweislich einen Nutzen. Doch die Frage ist:
Wie breit sollte man einen solchen Eingriff in einen zentralen Stoffwechselweg anwenden?
Und ab welchem Punkt wird aus individueller Risikobetreuung eine generelle Medikalisierung normaler biologischer Variationen?
Wenn ein Cholesterin – Wert wichtiger wird als der Mensch
Cholesterin ist kein Giftstoff, sondern ein lebensnotwendiges Molekül.
Trotzdem wurde es über Jahrzehnte wie ein isolierter Risikofaktor behandelt – losgelöst von Entzündung, Insulinresistenz, Blutzucker, oxidativem Stress oder Lebensstil.
Die Fixierung auf eine einzelne Kennzahl hat eine bequeme Eigenschaft:
Sie vereinfacht komplexe Zusammenhänge.
Doch Herz-Kreislauf-Erkrankungen sind kein eindimensionales Problem. Sie entstehen in einem metabolischen Milieu – nicht in einem Reagenzglas.
Wenn Grenzwerte sinken, Medikamente zunehmen und gleichzeitig metabolische Erkrankungen wie Diabetes, Adipositas und chronische Entzündungen steigen, dann lohnt sich die Frage:
Wurde vielleicht das falsche Ziel in den Mittelpunkt gestellt?
Cholesterin – ein lebenswichtiges Molekül
Bei aller Diskussion um Grenzwerte, Risiken und Medikamente gerät eine entscheidende Tatsache leicht in Vergessenheit: Cholesterin ist kein Fremdkörper. Es ist kein Schadstoff. Es ist kein „Abfallprodukt“.
Es ist ein körpereigenes Schlüsselmolekül.
Der menschliche Organismus produziert den Großteil seines Cholesterins selbst – vor allem in der Leber, aber auch im Darm, in den Nebennieren und sogar im Gehirn. Warum sollte der Körper eine Substanz in relevanter Menge selbst herstellen, wenn sie primär schädlich wäre?
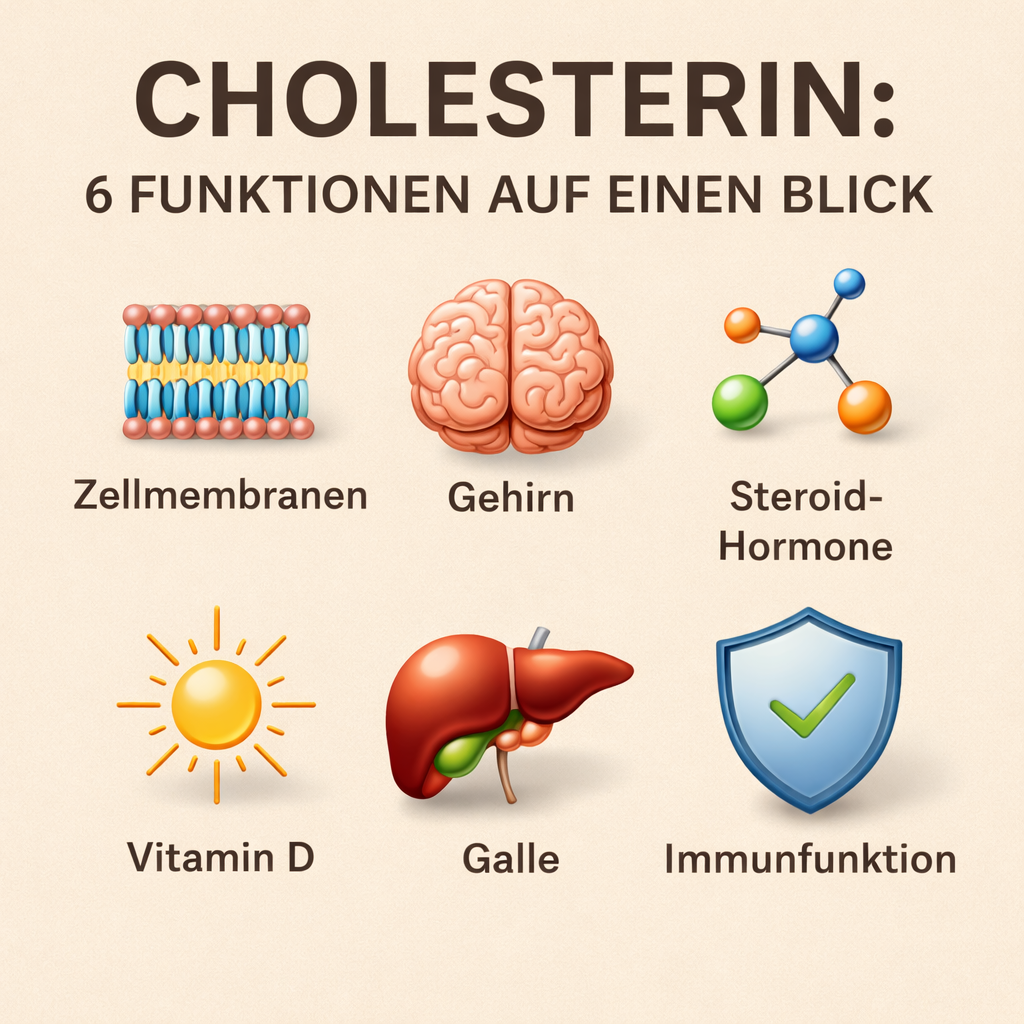
Zellmembranen – Stabilität und Kommunikation
Cholesterin ist integraler Bestandteil jeder Zellmembran. Es hilft den Zellmembranen, flexibel zu bleiben, ohne ihre Stabilität zu verlieren – eine Voraussetzung für funktionierende Zellkommunikation.
Ist eine Membran zu starr, reagiert sie träge. Ist sie zu instabil, wird sie durchlässig und störanfällig. Cholesterin wirkt hier als „Ordnungsgeber“. Es ermöglicht die Bildung sogenannter Lipid Rafts – Mikroplattformen, auf denen Rezeptoren andocken und Signale zuverlässig weitergegeben werden.
Zellkommunikation, Hormonwirkung, Immunantwort – all das hängt von dieser strukturellen Integrität ab.
Mit anderen Worten: Die Zellmembranen und die Zellkommunikation leiden, wenn Cholesterin künstlich gesenkt wird!
Gehirn und Nervensystem – Hochleistungsgewebe mit hohem Bedarf an Cholesterin
Das Nervensystem enthält besonders viel Cholesterin. Die Myelinscheiden, die Nervenfasern isolieren und schnelle Signalübertragung ermöglichen, bestehen zu einem erheblichen Teil daraus.
Auch für die Bildung und Reparatur von Synapsen ist Cholesterin unverzichtbar. Ein dauerhaft extrem niedriger Spiegel ist daher kein biologischer Idealzustand – insbesondere nicht für kognitive Leistungsfähigkeit und neuronale Stabilität.
Deshalb ist ein chronisch sehr niedriger Spiegel keine gute Idee für kognitive Leistungsfähigkeit.
Fazit: Für unsere Gehirnleistung, Reaktion und Nervensystem ist Cholesterin eine Grundlage!
Cholesterin – Ausgangsstoff aller Steroidhormone
In den Mitochondrien wird Cholesterin zu Pregnenolon umgewandelt – dem Mutterhormon aller Steroidhormone. Daraus entstehen Progesteron, Cortisol, Aldosteron, DHEA, Testosteron und Östrogene.
Ohne Cholesterin gäbe es keine Stressregulation, keine Sexualhormone, keine fein abgestimmte Elektrolyt- und Flüssigkeitssteuerung. Wer Cholesterin isoliert betrachtet, blendet diese fundamentale hormonelle Dimension aus.
Ohne Cholesterin kein funktionierendes Hormonsystem!
Vitamin-D-Synthese – Sonnenlicht trifft Cholesterin
In der Haut wird 7-Dehydrocholesterin durch UV-B-Strahlung in Cholecalciferol umgewandelt – die Vorstufe von Vitamin D.
Cholesterin ist damit direkt an der Bildung eines der wichtigsten immunmodulierenden und hormonähnlich wirkenden Stoffe beteiligt. Die Substanz, vor der gewarnt wurde, ist zugleich Voraussetzung für ein stabiles Immunsystem.
Ohne Cholesterin keine Vitamin D – Bildung!
Gallensäuren und Fettverdauung
Aus Cholesterin entstehen Gallensäuren. Sie emulgieren Nahrungsfette und ermöglichen die Aufnahme fettlöslicher Vitamine wie A, D, E und K.
Gleichzeitig stellt die Gallensäurebildung einen zentralen Ausscheidungsweg für überschüssiges Cholesterin dar – ein fein regulierter Kreislauf, kein chaotischer Risikofaktor.
Ohne Cholesterin keine Fettverdauung und keine Aufnahme von Vitamin A, D, E und K!
LDL und HDL Cholesterin – Transport statt Täter
Cholesterin ist nicht frei im Blut unterwegs. Es wird in Lipoproteinen transportiert. LDL liefert Cholesterin dorthin, wo es benötigt wird – etwa für Reparaturprozesse oder Hormonproduktion. HDL übernimmt unter anderem den Rücktransport zur Leber.
Problematisch wird LDL nicht durch seine Existenz, sondern durch oxidative Veränderungen in einem entzündlichen Stoffwechselmilieu.
Nicht das Molekül ist das Problem – sondern das Milieu.
Immunsystem und Entzündungsregulation
Cholesterin ist auch an der Immunabwehr beteiligt. Die Transportpartikel LDL und HDL zirkulieren nicht einfach nur im Blut – sie übernehmen aktive Aufgaben.
LDL kann bestimmte bakterielle Giftstoffe binden und unschädlich machen. Dadurch werden diese Stoffe weniger reaktiv im Körper verteilt.
HDL wiederum transportiert Substanzen, die entzündungsregulierend wirken können. In Studien zeigt sich häufig, dass höhere HDL-Spiegel mit einer besseren Entzündungsbalance einhergehen.
Auch hier gilt: Cholesterin und seine Transportformen sind nicht per se schädlich. Sie sind Teil eines komplexen Schutz- und Regulationssystems.
Die entscheidende Perspektive
Cholesterin ist kein isolierter Risikowert. Es ist eingebettet in ein komplexes Regulationssystem.
Die zentrale Frage lautet daher nicht:
„Wie niedrig kann der Wert sein?“
Sondern:
„In welchem metabolischen Umfeld bewegt er sich?“
„Gutes“ und „schlechtes“ Cholesterin – eine irreführende Vereinfachung
Über Jahrzehnte wurde LDL als „schlechtes“ und HDL als „gutes“ Cholesterin bezeichnet. Diese Begriffe sind eingängig – aber biologisch zu grob.
Zunächst: Weder LDL noch HDL sind Cholesterin. Es handelt sich um Transportpartikel. Cholesterin selbst ist eine fettähnliche Substanz, die im Blut nicht frei schwimmen kann. Es wird in Lipoproteinen verpackt – und genau diese Transportvehikel nennt man LDL oder HDL.
LDL bringt Cholesterin von der Leber zu den Zellen. HDL transportiert überschüssiges Cholesterin zurück zur Leber. Beide erfüllen also physiologische Aufgaben.
Warum wurde LDL dann zum „Feind“?
Weil erhöhte LDL-Werte statistisch mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen in Verbindung stehen. Doch auch hier gilt: Eine Verbindung ist nicht automatisch eine Ursache.
Entscheidend ist nicht nur die Menge, sondern die Qualität der Partikel und das Stoffwechselumfeld. Kleine, dichter gepackte LDL-Partikel sind anfälliger für oxidative Veränderungen als größere, weniger dichte. Ebenso spielt es eine Rolle, ob chronische Entzündung, Blutzuckerspitzen oder Insulinresistenz vorliegen.
Auch beim HDL ist die Realität komplexer. Ein hoher HDL-Wert schützt nicht automatisch vor Herzkrankheiten. In neueren Studien zeigte sich, dass extrem hohe HDL-Werte nicht zwingend mit einem geringeren Risiko einhergehen – und dass die Funktion des HDL wichtiger ist als seine reine Menge.
Die Einteilung in „gut“ und „schlecht“ ist daher eine didaktische Vereinfachung. Sie mag für schnelle Erklärungen taugen – bildet aber die biologische Realität nur unzureichend ab.
Nicht das Etikett entscheidet.
Sondern das metabolische Umfeld.
Das eigentliche Problem: Entzündung, Insulinresistenz und oxidativer Stress
Herz-Kreislauf-Erkrankungen entstehen nicht, weil ein einzelner Laborwert „zu hoch“ ist. Sie entwickeln sich in einem komplexen biologischen Milieu – geprägt von chronischer Entzündung, Stoffwechselstörungen und oxidativem Stress.
Im Zentrum steht dabei meist die Atherosklerose – die häufigste Form der Arteriosklerose. Sie beschreibt einen chronisch-entzündlichen Umbauprozess in der Gefäßwand, bei dem sich Lipide, Immunzellen und Bindegewebe ablagern und sogenannte Plaques bilden.
Cholesterin ist in diesem Prozess beteiligt – aber nicht als ursprünglicher Täter, sondern als Teil des Reparaturprozesses.
Atherosklerose – ein entzündlicher Prozess der Gefäßwand
Unsere Blutgefäße sind innen mit einer empfindlichen Schutzschicht ausgekleidet. Wird sie gereizt oder geschädigt, beginnt der eigentliche Prozess.
Die Ursachen sind:
- chronisch erhöhte Blutzuckerwerte
- Insulinresistenz
- Rauchen
- Bluthochdruck
- viszerales Fettgewebe*
- chronischen Stress
- oxidativen Stress
*Viszerales Fett (Eingeweidefett) ist das stoffwechselaktive Fettgewebe, das tief im Bauchraum liegt und innere Organe wie Leber, Darm und Herz umgibt. Es produziert entzündungsfördernde Botenstoffe, die das Risiko für Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen und Bluthochdruck drastisch erhöhen.
Erst wenn das Endothel geschädigt ist, können LDL-Partikel vermehrt in die Gefäßwand eindringen. Dort werden sie unter dem Einfluss freier Radikale oxidativ verändert.
Verändertes LDL wird vom Immunsystem wie ein „Störfaktor“ behandelt – und das löst Entzündungsreaktionen aus.
Nicht LDL in seiner physiologischen Transportfunktion ist das Problem.
Sondern seine oxidative Veränderung im entzündlichen Milieu.
Insulinresistenz – der metabolische Beschleuniger
Ein wesentlicher Treiber dieses Milieus ist die Insulinresistenz. Sie entsteht vor allem durch chronisch hohe Zufuhr schnell verfügbarer Kohlenhydrate, Bewegungsmangel und zu viel Bauchfett.
Wenn der Körper dauerhaft zu viel Insulin ausschüttet, kippt das Gleichgewicht der Blutfette – und genau das erhöht das Risiko:
- erhöhter Triglyzeride
- reduziertes HDL
- vermehrte Bildung kleiner, dichter LDL-Partikel
Diese kleinen, dichten LDL-Partikel sind anfälliger für Oxidation und verbleiben länger im Blutkreislauf. Das Risiko entsteht somit aus der Partikelqualität und dem Stoffwechselkontext – nicht aus dem Gesamtcholesterin isoliert betrachtet.
Oxidativer Stress – wenn Schutzmechanismen erschöpft sind
Freie Radikale entstehen im normalen Zellstoffwechsel. Problematisch wird es, wenn antioxidative Schutzsysteme überfordert sind – etwa durch:
- nährstoffarme, stark verarbeitete Ernährung
- chronischen psychosozialen Stress
- Schlafmangel
- Bewegungsmangel
- Umwelttoxine
Fehlen ausreichende antioxidative Kapazitäten, steigt die Wahrscheinlichkeit, dass LDL oxidiert und entzündliche Prozesse verstärkt werden.
Hier wird deutlich: Das Gefäßrisiko ist weniger eine Frage der Cholesterinmenge – sondern der oxidativen und entzündlichen Belastung des Organismus.
Der Denkfehler der Einzelfixierung
Wenn ein komplexer entzündlicher Gefäßprozess auf einen einzelnen Laborwert reduziert wird, entsteht ein vereinfachtes Narrativ: „Cholesterin verursacht Herzinfarkt.“
Dieses Narrativ ist leicht kommunizierbar.
Doch es unterschätzt die systemische Natur metabolischer Erkrankungen.
Atherosklerose entsteht nicht primär durch Fett, sondern durch chronische Stoffwechselentgleisung. Eine nachhaltige Prävention muss daher bei Blutzuckerregulation, Entzündungshemmung, Mikronährstoffversorgung, Bewegung und Stressregulation ansetzen.
Nicht beim isolierten Unterdrücken eines Moleküls.
Die fatale Fett-Phobie – und was stattdessen auf unseren Tellern landete
Als Fett zum Hauptverdächtigen erklärt wurde, veränderte sich nicht nur die medizinische Argumentation – sondern die gesamte Ernährungslandschaft.
Seit den 1980er-Jahren dominierten „fettarme“ Produkte die Supermarktregale. Margarine ersetzte Butter, Light-Joghurts verdrängten Vollfettvarianten, Eier galten als problematisch. Gleichzeitig stieg der Anteil stark verarbeiteter Lebensmittel kontinuierlich an.
Was häufig übersehen wird: Wenn Fett reduziert wird, muss etwas anderes den Geschmack, die Sättigung und die Textur ersetzen. In der Praxis waren das meist Zucker, isolierte Stärke, Glukosesirup und industriell veränderte Kohlenhydrate.
Die Kalorien verschwanden nicht – sie verlagerten sich.
Der Anstieg von Zucker und verarbeiteten Kohlenhydraten
Parallel zur Fettvermeidung stieg der Konsum von Zucker und hochverarbeiteten Kohlenhydraten deutlich an. Frühstücksflocken, fettarme Snacks, gesüßte Joghurts, Müsliriegel und „Herz-gesund“-Produkte mit reduziertem Fettanteil wurden als gesund vermarktet – obwohl sie häufig hohe Blutzuckerspitzen verursachten.
Blutzuckerspitzen führen zu erhöhten Insulinspiegeln. Dauerhaft erhöhte Insulinspiegel fördern Insulinresistenz – und damit genau jene Stoffwechselveränderungen, die das atherosklerotische Risiko erhöhen.
Die Ironie ist offensichtlich:
Im Versuch, Herzkrankheiten durch Fettreduktion zu senken, wurde ein Ernährungsumfeld geschaffen, das metabolische Störungen begünstigte.
Explodierende metabolische Erkrankungen
Seit den 1980er-Jahren stiegen weltweit:
- Adipositasraten
- Typ-2-Diabetes
- metabolisches Syndrom
- nicht-alkoholische Fettleber
Diese Entwicklungen verlaufen zeitlich parallel zur fettarmen Ernährungsempfehlung und zur zunehmenden Industrialisierung der Nahrung.
Natürlich ist Korrelation nicht automatisch Kausalität. Doch wenn die Fettreduktion als zentrale Präventionsstrategie propagiert wurde und gleichzeitig metabolische Erkrankungen massiv zunahmen, ist zumindest eine kritische Neubewertung legitim.
Fett als Sündenbock – Zucker als blinder Fleck
Während gesättigte Fette jahrzehntelang im Zentrum der Warnungen standen, erhielt Zucker vergleichsweise spät die Aufmerksamkeit, die ihm metabolisch zusteht.
Zucker beeinflusst:
- Insulinregulation
- Triglyzeridspiegel
- Entzündungsmarker
- Bildung kleiner, dichter LDL-Partikel
Mit anderen Worten: Zucker greift genau jene Prozesse an, die bei der Atherosklerose eine zentrale Rolle spielen.
Fett hingegen – insbesondere in naturbelassener Form – wirkt häufig neutral oder sogar sättigungsfördernd und stabilisiert den Blutzucker.
Das bedeutet nicht, dass jede Fettquelle automatisch gesund ist.
Aber es relativiert die jahrzehntelange pauschale Verteufelung.
Wenn Angst Märkte formt
Die Fett-Phobie war nicht nur ein medizinisches Phänomen. Sie war auch ein wirtschaftlicher Treiber. „Fettarm“ wurde zu einem Verkaufsargument. Ersatzprodukte entstanden, neue Produktlinien wurden entwickelt, Konsumgewohnheiten veränderten sich tiefgreifend.
Ein gesellschaftliches Narrativ hatte reale Folgen – auf Teller, Stoffwechsel und Gesundheitsstatistiken.
Die zentrale Frage lautet deshalb:
Hat die einseitige Fokussierung auf Fett tatsächlich das erreicht, was sie versprach?
Oder wurde ein komplexes Problem auf einen zu einfachen Schuldigen reduziert?
Fazit – Zeit, das Narrativ neu zu denken
Cholesterin ist kein Zufallsprodukt, kein biologischer Fehler, kein „Gift im Blut“. Es ist ein zentrales Struktur-, Hormon- und Regulationsmolekül des menschlichen Körpers.
Die Gleichung „hohes Cholesterin = Herzinfarkt“ war von Anfang an eine Vereinfachung. Aus einer Beobachtung wurde eine Gewissheit. Aus einer Gewissheit eine Leitlinie. Und aus einer Leitlinie ein globales Behandlungsparadigma.
Doch Herz-Kreislauf-Erkrankungen entstehen nicht isoliert durch einen Laborwert. Sie entwickeln sich in einem entzündlichen, insulinresistenten und oxidativ belasteten Stoffwechselmilieu – der typischen Konstellation moderner Lebensweise.
Wer nur Cholesterin senkt, ohne dieses Milieu zu verändern, behandelt eine Zahl – nicht die Ursache.
Das bedeutet nicht, Risiken zu ignorieren. Es bedeutet, sie vollständig zu verstehen.
Prävention beginnt nicht mit Angst.
Sie beginnt mit Wissen.
Sie beginnt mit stabiler Blutzuckerregulation, mit ausreichender Mikronährstoffversorgung, mit Bewegung, Sonnenlicht, Stressreduktion und echter, naturbelassener Nahrung.
Cholesterin ist kein Feind.
Es ist ein Beteiligter – und oft sogar ein Reparaturhelfer in einem bereits gestörten System.
Vielleicht ist es an der Zeit, nicht länger das Molekül zu bekämpfen, sondern das metabolische Umfeld zu verbessern.
Was deine Gefäße wirklich schützt
Wenn nicht das Cholesterin das Problem ist, sondern ein entzündliches, insulinresistentes Stoffwechselmilieu, dann muss Prävention genau dort ansetzen.
Der erste Hebel liegt in der Ernährung. Natürliche Fette sind kein Feind, sondern ein wichtiger Bestandteil einer stabilen Stoffwechsellage. Olivenöl, Butter aus Weidehaltung, Eier, Avocados, Nüsse und fettreicher Fisch liefern nicht nur Energie, sondern unterstützen die Aufnahme fettlöslicher Vitamine und helfen, Blutzuckerschwankungen zu vermeiden.
Gleichzeitig lohnt es sich, stark verarbeitete Kohlenhydrate und Zucker zu reduzieren. Chronisch erhöhte Blutzucker- und Insulinspiegel fördern Entzündungsprozesse und begünstigen jene Veränderungen der Lipoproteine, die mit Gefäßproblemen in Verbindung stehen. Ein stabiler Blutzucker entlastet das gesamte System.
Bewegung wirkt hier wie ein natürliches Regulationsinstrument. Sie verbessert die Insulinsensitivität, unterstützt die Gefäßfunktion und wirkt entzündungsmodulierend. Es braucht kein Extremprogramm – regelmäßige Alltagsaktivität ist bereits wirksam.
Auch Schlaf und Stressregulation sind keine Nebensache. Chronischer Stress erhöht oxidative Belastung und Entzündungsmarker – beides Faktoren, die das Gefäßmilieu verschieben.
Ergänzend können gezielt eingesetzte Mikronährstoffe sinnvoll sein. Omega-3-Fettsäuren wirken entzündungsregulierend und beeinflussen die Blutfettzusammensetzung positiv. Vitamin D unterstützt immunologische und hormonelle Prozesse, die auch für die Gefäßgesundheit relevant sind. Magnesium trägt zur Regulation von Gefäßspannung und Insulinsensitivität bei.
Coenzym Q10 spielt eine zentrale Rolle in der Energieversorgung der Zellen – besonders im Herzmuskel. Da es über denselben Stoffwechselweg gebildet wird wie Cholesterin, kann sein Spiegel unter bestimmten Medikamenten beeinflusst werden.
Antioxidantien wie Vitamin C, Polyphenole oder Astaxanthin unterstützen die körpereigenen Schutzsysteme gegen oxidative Prozesse – und genau diese Prozesse sind es, die LDL problematisch machen können.
Entscheidend ist jedoch das Zusammenspiel. Kein einzelner Nährstoff ersetzt einen gesunden Lebensstil. Gefäßschutz entsteht aus einem stabilen inneren Milieu – nicht aus der isolierten Senkung eines Laborwertes.
📉 Essenzielle Kritik an der klassischen Hypothese
🔗 Ravnskov et al. – „LDL-C does not cause cardiovascular disease“
Ein Review, der die traditionelle Annahme hinterfragt, dass LDL-Cholesterin die Hauptursache von Atherosklerose und Herz-Kreislauf-Erkrankungen wäre.
👉 https://pubmed.ncbi.nlm.nih.gov/30198808/
🔗 „Is there more to a healthy-heart diet than cholesterol?“ (Nature)
Artikel in Nature, der erklärt, dass der lange dominierende „Cholesterin = Herzinfarkt“-Gedanke inzwischen kontroverser gesehen wird und weitere Faktoren eine Rolle spielen.
👉 https://www.nature.com/articles/d41586-021-01455-4
🔗 „Cholesterol and Heart Disease: What’s the Real Link?“ (Psychology Today)
Gut verständlicher Überblick, der die historische Herkunft der Cholesterin-Hypothese beleuchtet und zeigt, dass Keys selbst keinen eindeutigen Zusammenhang zwischen Ernährungscholesterin und kardiovaskulären Folgen fand.
👉 https://www.psychologytoday.com/us/blog/you-are-what-you-eat/201808/cholesterol-and-heart-disease-whats-the-real-link
🔗 Rethinking Cholesterol: Tim Noakes & Kritikpunkte
Perspektive, die zeigt, dass allein LDL-Senkung in großen Studien nicht alle kardiovaskulären Ereignisse verhindert, und dass andere Messgrößen (z. B. Gefäßverkalkung) stärker vorhersagen.
👉 https://nutrition-network.org/rethinking-cholesterol-prof-tim-noakes-on-why-the-lipid-heart-hypothesis-fails/
📊 Publikationen mit widersprüchlichen Beobachtungen
🔗 „Controversies and discrepancies in the effect of dietary fat …“
Übersichtsarbeit, die zeigt, dass Ergebnisse zur Wirkung von Nahrungsfetten und Cholesterin auf Herzkrankheiten oft uneinheitlich sind – und dass Forschungslücken bestehen.
👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC8027141/
🔗 „The Lipid–Heart Hypothesis and the Keys Equation Defined …“
Publikation zur historischen Einordnung der Keys-Hypothese mit Hinweis auf methodische Limitierungen, die bis heute diskutiert werden.
👉 https://www.mdpi.com/2072-6643/16/10/1447
🔗 „The cholesterol and calorie hypotheses are both dead…“
Ein kritischer Standpunkt, der fordert, das LDL-Narrativ zugunsten eines umfassenderen Blicks – etwa auf Insulinresistenz – zu überdenken.
👉 https://pharmaceutical-journal.com/article/opinion/the-cholesterol-and-calorie-hypotheses-are-both-dead-it-is-time-to-focus-on-the-real-culprit-insulin-resistance
🧪 Kontextuelle Beiträge zur Cholesterin-Debatte
🔗 „Ernährung: Wie schädlich ist Cholesterin wirklich?“ – Spektrum.de
Ein populärwissenschaftlicher Überblick, der erklärt, warum einfache Aussagen über Cholesterin umstritten sind.
👉 https://www.spektrum.de/news/ernaehrung-wie-schaedlich-ist-cholesterin-wirklich/1970140
💚 Gesund bleiben – ganz natürlich!
Möchtest du regelmäßig Impulse für mehr Wohlbefinden, Energie und Gesundheit erhalten?
Dann trag dich in meinen Newsletter ein – ich teile darin mein Wissen über Mikronährstoffe, Ernährung und natürliche Wege zur Balance. 🌞
Kein Spam, kein Verkauf – nur ehrliche Gesundheitsimpulse, die dich stärken.

